Tanto en algología como en anestesiología, la intervención guiada por ultrasonografía, resulta una herramienta de fácil acceso que garantiza la efectividad de las intervenciones en un menor tiempo y con un menor riesgo de complicaciones. La región del hombro, es de particular interés en ambas áreas.
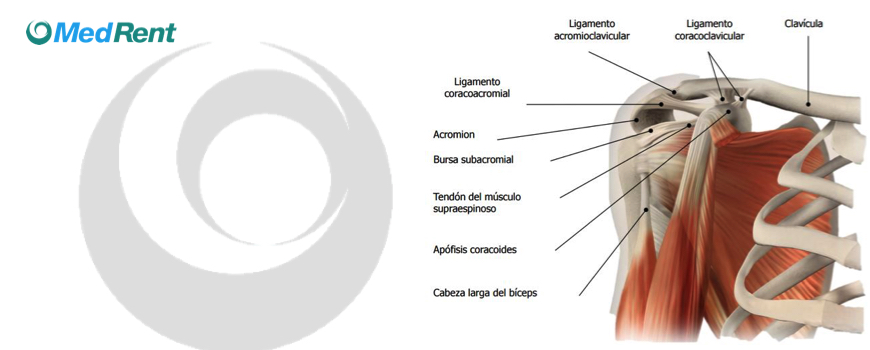
Para el tronco superior del plexo braquial, la referencia más importante está en el nervio supraescapular, y se accede con el paciente en posición supina del paciente sobre el plano sagital de la fosa supraclavicular y posterior a la arteria subclavia (previamente identificada con doppler) y con la aguja sobre el mismo plano. Si el paciente se encuentra sentado, la referencia del nervio supraescapular se orientará al ubicarlo al fondo de la fosa supraclavicular. Además de los procedimientos anestésicos, este tipo de abordaje, puede ser utilizado en pacientes con dolor crónico en el hombro que han presentado evolución limitada con medios no invasivos.
Al nervio axilar, se le puede abordar desde la región infraaxilar, la cara lateral y superior del húmero y a través del espacio cuadrilateral, dependiendo del rango de movilidad de la articulación del hombro o del posicionamiento que guarde el paciente en la sala de intervenciones. Nuevamente el doppler es la herramienta que permite evitar la punción accidental de la arteria circunfleja que acompaña el trayecto del nervio. Este procedimiento normalmente es utilizado para reducir el dolor post-operatorio en la cirugía de hombro. Los estudios más recientes, han demostrado que el nervio axilar también inerva al canal bicipital y a las bursas subacromial y subdeltoidea, lo que obliga a considerar si, en aquellos pacientes con dolor de hombro que han sido infiltrados en otras estructuras músculo-esqueléticas y en los que persiste el dolor de hombro, deberían ser nuevamente infiltrados en el nervio axilar como diagnóstico-tratamiento diferencial de un atrapamiento de nervio axilar.
Chang et al. Journal of Pain Research 2018:11 2311–2322.